Parole de spécialiste — 14 minutes
L’arrêt du tabac peut avoir une influence positive sur la qualité du sommeil

Le tabac ne se contente pas d'attaquer l’appareil cardio-respiratoire, il est aussi responsable de diverses pathologies entraînant des troubles du sommeil. Diminuer ou arrêter de fumer peut donc permettre de trouver le sommeil plus rapidement et plus profondément. Le sevrage peut aussi éviter certaines complications qui augmentent encore les problèmes de sommeil.

Un sommeil parfois difficile à trouver à cause de la cigarette
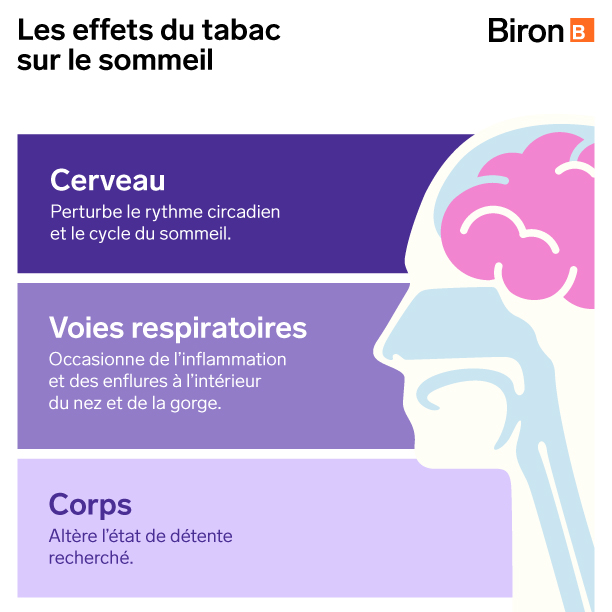
Au même titre que certaines drogues ou certains produits dopants, la nicotine est un puissant stimulant. Une cigarette peut, avant le coucher, influer sur le corps de la même manière qu’un café et altérer l’état de détente recherché. Le sommeil risque donc d’être plus difficile à trouver.
Le tabac agit également sur les voies respiratoires et cause de l’inflammation, voire des enflures à l’intérieur du nez et de la gorge. Par conséquent, l’air a moins d’espace pour circuler, ce qui peut engendrer une respiration sifflante, occasionner des ronflements et nuire à la qualité générale du sommeil.
Le tabagisme perturbe en outre le rythme circadien et peut provoquer une fragmentation du sommeil. Il est aussi une cause de réduction du sommeil lent (profond). [1]
Les liens entre le tabac et l’apnée du sommeil
La consommation de tabac peut provoquer ou amplifier le syndrome d’apnées-hypopnées obstructives du sommeil (SAHOS). Plusieurs études ont démontré que les personnes qui fument sont plus sujettes à l’apnée du sommeil que celles qui ne fument pas. Les scientifiques ont d’ailleurs suggéré que, dans ces situations, le sevrage tabagique soit systématiquement envisagé dans la prise en charge de ce problème de santé. [2] [3]
De plus, les troubles respiratoires du sommeil ne touchent pas que les fumeurs et fumeuses. Le tabagisme passif est également nocif pour les proches, et particulièrement pour les enfants. [4]
Le sevrage tabagique peut aussi entraîner de l’insomnie
La nicotine étant un puissant stimulant, sa privation provoque une sensation de fatigue qui peut durer de deux à trois semaines. Le cerveau doit également gérer les différentes sollicitations du quotidien sans son habituel remontant. Une période d’adaptation est donc tout à fait normale.
Parallèlement, le rythme du sommeil s’en trouve modifié. Cauchemars, insomnies, voire sueurs nocturnes peuvent émailler les nuits des trois ou quatre premières semaines de sevrage. Des symptômes liés à la désaccoutumance et au manque de nicotine favorisent également une fracture supplémentaire de l’architecture du sommeil. [5]
D’autres manifestations désagréables de la désintoxication peuvent apparaître durant la journée; il existe toutefois de nombreux traitements médicamenteux ou non médicamenteux qui permettent de traverser plus sereinement cette période. Un avis médical est souvent préférable pour bénéficier d’un bon accompagnement dans ce processus et multiplier les chances de succès.
Se désintoxiquer pour éviter la MPOC
L’usage du tabac est reconnu comme la principale cause de maladie pulmonaire obstructive chronique (MPOC). Selon Santé Canada, [6] le risque de mourir d’une MPOC augmente en fonction de la quantité de cigarettes fumées quotidiennement et du nombre d’années de dépendance.
En effet, les multiples produits chimiques contenus dans la fumée de cigarette irritent les bronches et les tissus pulmonaires. Ils détruisent également les cils qui facilitent la filtration et l’épuration des poumons. Ce processus entraîne à terme des difficultés respiratoires qui ne font que s’aggraver par la suite.
Qu’est-ce que la MPOC?
La MPOC regroupe deux pathologies, la plupart du temps présentes simultanément:
- Bronchite chronique: inflammation permanente des bronches et production de mucus (sécrétions) qui causent des toux constantes, des difficultés respiratoires et de l’essoufflement;
- Emphysème : maladie dégénérative due à la destruction progressive du tissu pulmonaire qui réduit la quantité d’oxygène disponible dans le corps. Cet état engendre un essoufflement persistant et une fatigue croissante. [7]
Le syndrome de chevauchement
La MPOC et l’apnée obstructive du sommeil touchent respectivement 20% et 10% de la population de plus de 40 ans. L’association de ces deux troubles de santé se nomme «syndrome de chevauchement». Les études suggèrent que le tabagisme joue un rôle déterminant dans l’apparition des symptômes.
Cette pathologie entraîne une désaturation en oxygène (baisse du taux d’oxygène dans le sang) plus ou moins importante. Les risques de développer une insuffisance respiratoire ou une hypertension pulmonaire sont alors accrus. [8]
Les patients atteints du syndrome de chevauchement doivent généralement être traités la nuit par la combinaison d’un appareil à pression positive continue, mieux connu sous l’acronyme anglais « CPAP », et d’oxygène. La ventilation non invasive (VNI) peut aussi être utilisée. Il s’agit d’un appareil ventilatoire relié à un masque que la personne enfile la nuit et qui lui fournit le soutien ventilatoire nécessaire, principalement lorsque les apnées surgissent. Ce système, offert uniquement sur ordonnance, constitue le traitement de départ pour réguler les apnées et doit généralement être utilisé sur une longue période, voire en continu, pour être efficace. [9]
Des bénéfices immédiats après l’arrêt du tabagisme
Pour limiter les risques de MPOC ou d’autres maladies cardiorespiratoires et améliorer la qualité du sommeil, le sevrage tabagique est donc une excellente option à envisager.

D’ailleurs, il n’est pas nécessaire d’attendre 10 ans pour en mesurer les bénéfices:
- Après 20 minutes, la pression artérielle et le pouls diminuent. La température des mains et des pieds revient à la normale;
- Après 8 heures, le taux de monoxyde de carbone dans le sang se rétablit. La quantité d’oxygène dans le corps augmente jusqu’à atteindre un niveau normal;
- Après de 24 à 48 heures, le risque de crise cardiaque chute, le goût et l’odorat s’améliorent;
- Après de 2 à 3 mois, la circulation sanguine s’améliore et la fonction pulmonaire augmente jusqu’à 30%;
- Après 9 mois, la toux, la congestion des sinus, la fatigue et l’essoufflement diminuent. Les poumons deviennent plus clairs et plus résistants aux infections.
À long terme, ce sont les risques associés aux maladies graves qui diminuent, et parfois même de manière exceptionnelle:
- Après de 4 à 5 ans, le risque d’AVC (accident vasculaire cérébral) est le même que chez un non-fumeur; [10]
- Après de 10 à 15 ans, le risque de développer un cancer du poumon est réduit de moitié. [11]
La volonté est-elle la meilleure arme face au défi du sevrage?
Selon la plupart des sites spécialisés, les chances de réussite fondées sur la seule volonté s’élèvent à 1% ou 2%. La dépendance à la nicotine est en effet comparable à celle de la cocaïne ou de l’héroïne. [12] Dans ces conditions, il apparaît bien illusoire d’espérer vaincre sa dépendance sans accompagnement.
Timbres transdermiques de nicotine, médicaments, thérapies comportementales… les moyens ne manquent pas pour augmenter son taux de succès. Pour obtenir de meilleurs résultats, il est conseillé de consulter son ou sa médecin, son pharmacien ou sa pharmacienne, voire de chercher sur les sites spécialisés ou d’appeler une ligne consacrée à la lutte au tabagisme.
Pour du soutien professionnel, nous sommes là.
Nous offrons des services qui peuvent aider votre médecin à diagnostiquer les troubles du sommeil et à déterminer le traitement approprié.
- Services de soins du sommeil
- Dépistage en ligne
- Téléconsultation gratuite avec un inhalothérapeute
- Traitement de l'insomnie
Vous avez des questions sur un équipement? Clavardez avec nos inhalothérapeutes.
Sources12
- D. W. Wetter et T. B. Young, « The Relation Between Cigarette Smoking and Sleep Disturbance », Prev Med, vol. 23, no 3, mai 1994, p. 328-334. https://pubmed.ncbi.nlm.nih.gov/8078854/ (source consultée le 1er novembre 2021).
- S. Maalej, O. Neffati et H. Souir, « Tabagisme au cours d’apnées hypopnées obstructives du sommeil : prévalence et influence », Médecine du sommeil, vol. 13, no 1, mars 2016, p. 41. https://www.researchgate.net/publication/297611489_Tabagisme_au_cours_du_syndrome_d'apnees_hypopnees_obstructives_du_sommeil_prevalence_et_influence (source consultée le 1er novembre 2021).
- L. Boussoffara et coll., « Tabagisme et sévérité du syndrome d’apnées hypopnées obstructives du sommeil », Revue des maladies respiratoires, vol. 30, no 1, janvier 2013, p. 38-43. https://www.lissa.fr/rep/articles/23318188 (source consultée le 1er novembre 2021).
- S. M. Jara et coll, « The Association Between Secondhand Smoke and Sleep-Disordered Breathing in Children: A systematic Review », The Laryngoscope, 31 juillet 2014. https://onlinelibrary.wiley.com/doi/10.1002/lary.24833 (source consultée le 1er novembre 2021).
- Centers for Disease Control and Prevention, « 7 Common Withdrawal Symptoms and What You Can Do About It », 18 juin 2021. https://www.cdc.gov/tobacco/campaign/tips/quit-smoking/7-common-withdrawal-symptoms/index.html (source consultée le 1er novembre 2021).
- Santé Canada, « Le tabagisme et la maladie pulmonaire obstructive chronique », 22 septembre 2011. https://www.canada.ca/fr/sante-canada/services/preoccupations-liees-sante/tabagisme/legislation/etiquetage-produits-tabac/tabagisme-maladie-pulmonaire-obstructive-chronique.html (source consultée le 1er novembre 2021).
- Association pulmonaire du Québec, « MPOC, emphysème et bronchite ». https://poumonquebec.ca/maladies/mpoc/ (source consultée le 1er novembre 2021).
- E. Weitzenblum et coll., « Overlap Syndrome: Obstructive Sleep Apnea in Patients with Chronic Obstructive Pulmonary Disease », Proceedings of the American Thoracic Society, vol. 5, no 2, 6 septembre 2007. https://www.atsjournals.org/doi/full/10.1513/pats.200706-077MG (source consultée le 1er novembre 2021).
- C. Massebiau et coll., « Ventilation non invasive (VNI) chez l’adulte », Hôpitaux universitaires Genève, 18 juin 2020. https://www.hug.ch/procedures-de-soins/ventilation-non-invasive-vni-chez-adulte (source consultée le 1er novembre 2021).
- Organisation mondiale de la santé, « Le tabac et les accidents vasculaires cérébraux », 2016. https://apps.who.int/iris/bitstream/handle/10665/332583/WHO-NMH-PND-CIC-TKS-16.1-fre.pdf?sequence=5&isAllowed=y (source consultée le 1er novembre 2021).
- U.S. Department of Health and Human Services, « Smoking Cessation: A Report of the Surgeon General », 2020. https://www.hhs.gov/sites/default/files/2020-cessation-sgr-full-report.pdf (source consultée le 1er novembre 2021).
- Québec sans tabac, « Pensées obstacles ». https://quebecsanstabac.ca/jarrete/hesite-encore/pensees-obstacles/arreter-de-fumer (source consultée le 1er novembre 2021).











